Nhiễm trùng đường tiết niệu (UTI) là một trong những bệnh lý nhiễm khuẩn phổ biến nhất trong thực hành lâm sàng, đồng thời là nguyên nhân hàng đầu dẫn đến kê đơn và sử dụng kháng sinh tại bệnh viện. Trong số đó, nhiễm trùng tiết niệu phức tạp (cUTI) là nhóm bệnh đặc biệt quan trọng vì liên quan tới nhiều yếu tố nguy cơ, tỷ lệ kháng thuốc cao và nguy cơ biến chứng nặng như viêm thận – bể thận, nhiễm khuẩn huyết hoặc suy thận cấp.
Ngày 17/7/2025, IDSA (Hiệp hội Hubet com800 kèo chung kết World Cup 2026 Hoa Kỳ) công bố cập nhật hướng dẫn về chẩn đoán và Hubet6677 phiên bản mới nhiễm trùng đường tiết niệu phức tạp (cUTI), cung cấp khuyến nghị thực hành cho cả Hubet6677 phiên bản mới nội trú và ngoại trú. Hướng dẫn này mở rộng phạm vi so với các phiên bản trước bằng cách phân loại rõ ràng UTI không biến chứng và biến chứng, đưa ra quy trình lựa chọn kháng sinh theo kinh nghiệm, thời điểm chuyển từ tiêm tĩnh mạch sang uống và thời gian Hubet6677 phiên bản mới.
Việc cập nhật là cần thiết đo tỷ lệ kháng thuốc của vi khuẩn Gram âm gây UTI hiện đã vượt ngưỡng an toàn, trong khi nguy cơ UTI suốt đời ở phụ nữ là 53% và ở nam là 14%, với xu hướng tăng theo tuổi.
A. Phân loại
Phân loại UTI mới tập trung vào các dấu hiệu lâm sàng dễ nhận biết như sốt, triệu chứng toàn thân và việc đặt ống thông tiểu thay vì dựa vào các bất thường tiết niệu khó xác định ngay, nhằm giúp bác sĩ ra quyết định Hubet6677 phiên bản mới nhanh và phù hợp hơn (Hình 1).
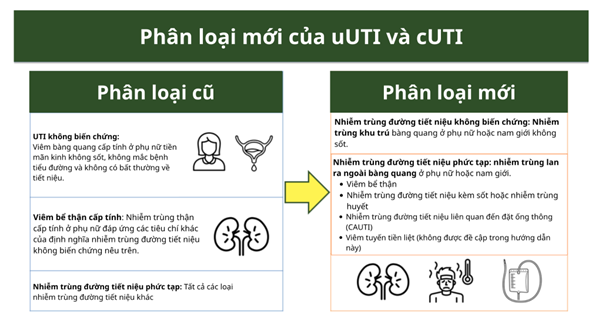
1. Lựa chọn kháng sinh kinh nghiệm ban đầu cho cUTI
Lựa chọn kháng sinh kinh nghiệm ban đầu cho cUTI được trình bày trong Bảng 1.
Bảng 1. Kháng sinh kinh nghiệm ban đầu cho cUTI
|
Tình trạng bệnh nhân |
Lựa chọn đầu tay |
Lựa chọn thay thế |
|
Nhiễm trùng huyết có hoặc không có sốc
|
Cephalosporin thế hệ thứ ba hoặc thứ tư, carbapenem, piperacillin-tazobactam hoặc fluoroquinolon |
Thuốc ức chế beta lactam-beta lactamase mới, cefiderocol, plazomicin hoặc các aminoglycosid cũ hơn |
|
Không nhiễm trùng huyết, đường tĩnh mạch |
Cephalosporin thế hệ thứ ba hoặc thứ tư, carbapenem, piperacillin-tazobactam hoặc fluoroquinolon |
Carbapenem, kháng sinh mới (nhóm ức chế beta-lactamase mdi, cefiderocol, plazomicin), hoặc nhóm aminoglycosid cũ hơn |
|
Không nhiễm trùng huyết, đường uống |
Fluoroquinolon hoặc trimethoprim- sulfamethoxazol |
Amoxicillin-clauvulanat hoặc cephalosporin đường uống |
2. Quy trình 4 bước lựa chọn kháng sinh kinh nghiệm cho bệnh nhân cUTI
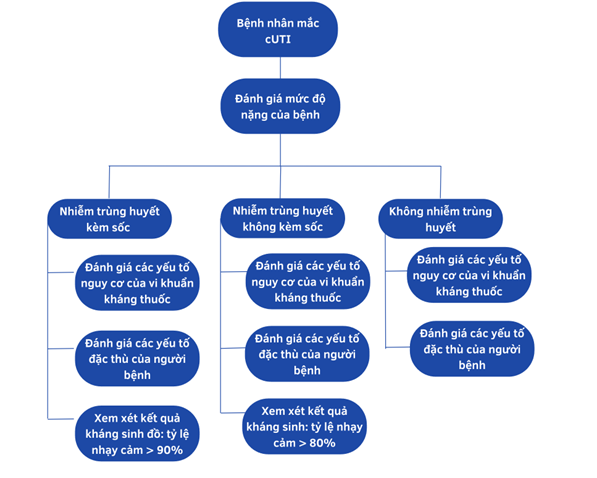
Cách tiếp cận này ưu tiên đánh giá mức độ nặng của bệnh trước tiên, sau đó xem xét các yếu tố nguy cơ kháng thuốc của Hubetcom được xếp hạng cao nhất (tiền sử vi khuẩn kháng thuốc, sử dụng kháng sinh trước đó, dị ứng thuốc…).
Đối với bệnh nhân nhiễm trùng huyết liên quan đến cUTI, có thể tham khảo kháng sinh đồ tại cơ sở để hạn chế lựa chọn kháng sinh kinh nghiệm không phù hợp, nếu dữ liệu còn mới và liên quan đến Hubetcom được xếp hạng cao nhất. Tuy nhiên, việc sử dụng antibiogram cho từng cá thể vẫn còn nhiều hạn chế về bằng chứng cải thiện kết cục Hubet6677 phiên bản mới.
Khi không có dữ liệu cấy trước đó, Escherichia coli được xem là tác nhân mặc định để tham chiếu.
2.1. Bước 1: Mức độ nghiêm trọng của bệnh
Mục tiêu: Ưu tiên lựa chọn kháng sinh theo kinh nghiệm ban đầu
- Đặc biệt lưu ý xem bệnh nhân có nhiễm trùng huyết không.
- Nếu có dấu hiệu nhiễm trùng huyết (dựa theo SOFA/qSOFA/SIRS), cần dùng kháng sinh phổ rộng ngay lập tức.
- Nhiễm trùng huyết làm tăng nguy cơ tử vong, cần Hubet6677 phiên bản mới sớm và thích hợp.
2.2. Bước 2: Các yếu tố rủi ro đặc thù của bệnh nhân đối với tác nhân gây bệnh đường tiết niệu kháng thuốc
Mục tiêu: Tối ưu hóa phạm vi Hubet6677 phiên bản mới
- Tránh dùng kháng sinh mà bệnh nhân đã từng phân lập vi khuẩn kháng trong các mẫu nước tiểu trước đó.
- Không dùng lại fluoroquinolon nếu bệnh nhân đã dùng nhóm này trong vòng 12 tháng qua
- Cần tham khảo tiền sử kháng sinh và kết quả cấy nước tiểu trong vòng 3-6 tháng gần nhất nếu có.
2.3. Bước 3: Các vấn đề cụ thể liên quan đến bệnh nhân
Mục tiêu: Giảm nguy cơ tác dụng phụ và biến cố bất lợi. Chọn thuốc an toàn nhất và phù hợp với từng bệnh nhân.
Xem xét:
- Tiền sử dị ứng thuốc
- Tương tác thuốc - thuốc đang sử dụng
- Bệnh nền ảnh hưởng chuyển hoá thuốc (suy gan, suy thận…)
2.4. Bước 4: Sử dụng kháng sinh đồ để lựa thuốc phù hợp nhất
Mục tiêu : Sử dụng kháng sinh đồ để điều chỉnh thêm lựa chọn kháng sinh kinh nghiệm
Chỉ áp dụng ở bệnh nhân nhiễm trùng huyết do cUTI (bao gồm viêm bể thận):
- Dựa vào kháng sinh đồ tại chỗ, gần đây, liên quan đến bệnh nhân
- Nếu bệnh nhân bị sốc nhiễm trùng: nên chọn kháng sinh mà ít nhất 90% vi khuẩn nhạy cảm (tức là hiệu quả với đa số vi khuẩn gây bệnh)
- Nếu bệnh nhân bị nhiễm trùng huyết nhưng không sốc: nên chọn thuốc có tỷ lệ nhạy cảm ≥ 80%.
Không áp dụng thường quy kháng sinh đồ cho bệnh nhân không bị nhiễm trùng huyết (bao gồm viêm bể thận cấp tính) do nguy cơ làm tăng kháng thuốc.
Bảng 2. Liều dùng kháng sinh tiêm truyền tĩnh mạch (IV) Hubet6677 phiên bản mới nhiễm trùng đường tiết niệu phức tạp được sử dụng trong các nghiên cứu lâm sàng
|
Thuốc |
Liều lượng sử dụng trong các thử nghiệm lâm sàng cho bệnh nhân chức năng thận bình thường |
|
Cefepim |
1-2g mỗi 8 đến 12 giờ |
|
Cefepim-enmetazobatam |
2g/0.5g mỗi 8 giờ |
|
Cefiderocol |
2g mỗi ( truyền trong 3 giờ) mỗi 8 giờ |
|
Cefotaxim |
1-2g mỗi 8 giờ |
|
Ceftazidim |
1-2g mỗi 8 giờ |
|
Ceftazidim-avibactam |
2,5g (truyền trong 2 giờ ) mỗi 8 giờ |
|
Ceftazidim-tazobactam |
1,5g mỗi 8 giờ |
|
Ceftriaxon |
1-2g mỗi ngày |
|
Ertapenem |
1g mỗi ngày |
|
Fosfomycin |
6g mỗi 8 giờ |
|
Imipenem-cilastatin |
500mg mỗi 6 giờ 1g mỗi 8 giờ |
|
Imipenem-cilastatin -relebactam |
500mg/125mg mỗi 6 giờ |
|
Meropenem |
1g mỗi 8 giờ |
|
Meropenem-vaborbactam |
2g/2g (truyền trong 3 giờ) mỗi 8 giờ |
|
Piperacillin-tazobactam |
4.5g mỗi 8 giờ |
|
Plazomicin |
10-15mg/kg mỗi ngày |
|
Bảng 2 bao gồm liều dùng đường tĩnh mạch cho cUTI dựa trên việc xem xét các thử nghiệm lâm sàng ngẫu nhiên có đối chứng ở bệnh nhân mắc UTI phức tạp. |
|
3. Lựa chọn kháng sinh đích trên bệnh nhân cUTI
Đối với bệnh nhân đã được xác nhận mắc nhiễm trùng đường tiết niệu phức tạp, nên chuyển sang sử dụng kháng sinh đích (tức là thuốc có phổ hẹp, hiệu quả với vi khuẩn gây bệnh cụ thể) dựa trên kết quả nuôi cấy và kháng sinh đồ ngay khi có kết quả. Không nên tiếp tục sử dụng kháng sinh phổ rộng theo kinh nghiệm suốt cả đợt Hubet6677 phiên bản mới.
Khuyến cáo này nhằm giảm sử dụng kháng sinh phổ rộng không cần thiết, giúp tối ưu hiệu quả Hubet6677 phiên bản mới và giảm nguy cơ tái phát hoặc kháng thuốc. Tuy nhiên, trong một số trường hợp Hubet6677 phiên bản mới ngoại trú, việc điều chỉnh kháng sinh theo kết quả có thể gặp khó khăn hơn do hạn chế theo dõi sát.
4. Thời điểm chuyển từ đường tĩnh mạch sang đường uống
Các nghiên cứu gần đây cho thấy việc chuyển sớm từ kháng sinh tiêm sang đường uống ở bệnh nhân cUTI đang cải thiện lâm sàng có thể không làm ảnh hưởng đến kết quả Hubet6677 phiên bản mới, đồng thời giảm nguy cơ biến chứng do truyền tĩnh mạch, tiết kiệm chi phí, rút ngắn thời gian nằm viện và nâng cao sự thuận tiện cho bệnh nhân.
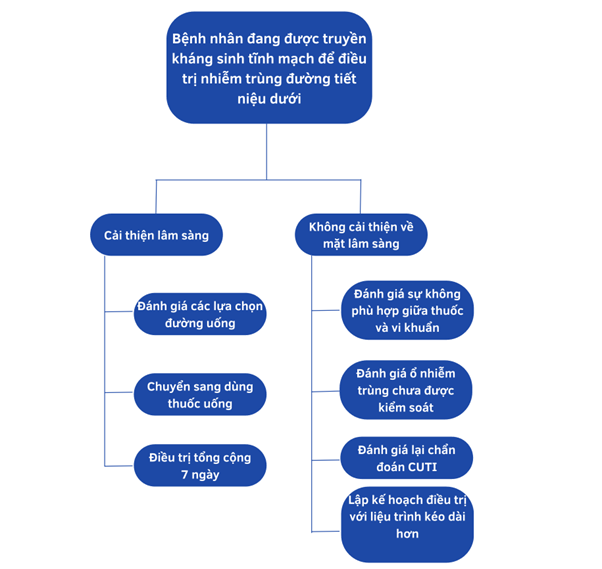
Hình 3. Đánh giá từng bước quá trình chuyển từ đường tĩnh mạch sang đường uống và thời gian Hubet6677 phiên bản mới kháng sinh
Bệnh nhân cUTI (bao gồm viêm bể thận cấp):
- Đã Hubet6677 phiên bản mới ban đầu bằng kháng sinh tiêm truyền đang cải thiện lâm sàng.
- Có thể dùng được thuốc uống và có kháng sinh đường uống hiệu quả sẵn có.
==> Nên chuyển sang thuốc uống thay vì tiếp tục kháng sinh tiêm truyền trong suốt thời gian Hubet6677 phiên bản mới.( khuyến cáo có điều kiện, bằng chứng chắc chắn thấp )
Bệnh nhân cUTI (bao gồm viêm bể thận cấp) và nhiễm khuẩn huyết do vi khuẩn Gram âm:
- Đáp ứng với Hubet6677 phiên bản mới ban đầu bằng thuốc tiêm.
- Ổn định lâm sàng, không còn sốt, huyết động ổn định.
- Đã kiểm soát được nguồn nhiễm (như giải quyết tắc nghẽn đường tiểu).
==> Nên chuyển sang kháng sinh đường uống hiệu quả, nếu đáp ứng đủ điều kiện.(Khuyến cáo có điều kiện, bằng chứng chắc chắn rất thấp)
Lưu ý việc chuyển sang thuốc uống nên được cá nhân hóa, đặc biệt với:
- Bệnh nhân có ống thông tiểu lưu
- Nhiễm trùng huyết hoặc sốc nhiễm trùng
- Suy giảm miễn dịch, suy thận nặng
- Bất thường cấu trúc hoặc chức năng đường tiết niệu
- Kháng sinh đường uống hiệu quả phải đạt nồng độ Hubet6677 phiên bản mới phù hợp trong máu, mô và nước tiểu, và có tác dụng với vi khuẩn gây bệnh
Bảng 3. Liều dùng kháng sinh đường uống cho bệnh nhiễm trùng đường tiết niệu phức tạp
|
Thuốc |
Hấp thụ qua đường uống (%) |
Bài tiết qua nước tiểu (%) |
Liều dùng cho bệnh nhân có chức năng thận bình thường |
|
Amoxicillin -clavulanat |
80 (amoxicillin) |
50-70 (amoxicillin) 25-40% (clavulanat) |
875mg-125mg mỗi 8-12 giờ |
|
Cefixim |
50 |
50 |
400mg một lần mỗi ngày |
|
Cefpodoxim |
50 |
80 |
200mg đến 400mg mỗi 12 giờ |
|
Ceftibuten |
75-90 |
73 |
9mg/kg mỗi ngày (trẻ em) 400mg mỗi ngày hoặc 200mg mỗi 12 giờ (người lớn) |
|
Cefuroxim |
52 |
90 |
500mg mỗi 12 giờ |
|
Cephalexin |
90 |
90 |
500mg đến 1000mg mỗi 6 giờ |
|
Ciprofloxacin |
70 |
40-50 |
500mg đến 750mg mỗi 12 giờ |
|
Levofloxacin |
99 |
64-100 |
500mg đến 750mg mỗi ngày |
|
Các beta-lactam đường uống khác (ví dụ: Amoxicillin, Cefadroxil, Cefaclor, Cefdinir) |
Dữ liệu về kết quả lâm sàng so sánh với các thuốc thay thế đường uống có khả năng sinh học cao còn hạn chế hơn và/hoặc không đáng tin cậy; hãy cân nhắc sử dụng khi tham khảo ý kiến dược sĩ chuyên khoa Hubet com800 kèo chung kết World Cup 2026 nếu không có thuốc thay thế |
||
|
Trimethoprim- Sulfamethoxazol |
70-90 |
84 |
800mg-160mg mỗi 12 giờ |
5. Thời gian sử dụng kháng sinh
Thời gian Hubet6677 phiên bản mới được tính từ ngày đầu tiên sử dụng kháng sinh có hiệu quả, tức là thuốc nhạy cảm với vi khuẩn gây bệnh và đạt được nồng độ Hubet6677 phiên bản mới trong máu, mô và nước tiểu.
Thời gian Hubet6677 phiên bản mới được khuyến nghị:
- Fluoroquinolon: Hubet6677 phiên bản mới 5–7 ngày
- Kháng sinh không phải fluoroquinolon: Hubet6677 phiên bản mới 7 ngày
- Trường hợp nhiễm khuẩn huyết do vi khuẩn Gram âm: cũng ưu tiên liệu trình ngắn 7 ngày thay vì 14 ngày
Các ngoại lệ cần xem xét Hubet6677 phiên bản mới lâu hơn (10–14 ngày) là bệnh nhân không cải thiện lâm sàng nhanh (cần đánh giá lại ổ nhiễm và kiểm soát nguồn bệnh) hoặc bệnh nhân có:
- Ống thông tiểu lưu
- Nhiễm trùng huyết nặng
- Suy giảm miễn dịch
- Áp xe, tắc nghẽn đường tiểu, bất thường tiết niệu
- Viêm tuyến tiền liệt cấp nghi ngờ (ở nam giới, có sốt)
C. Kết luận
Hướng dẫn IDSA 2025 về nhiễm trùng đường tiết niệu phức tạp (cUTI) cung cấp các khuyến nghị thực hành cập nhật, nhấn mạnh lựa chọn kháng sinh ban đầu hợp lý, điều chỉnh Hubet6677 phiên bản mới dựa trên đáp ứng lâm sàng và kết quả vi sinh, cũng như tối ưu thời gian Hubet6677 phiên bản mới. Việc chuyển sớm từ kháng sinh đường tĩnh mạch sang đường uống khi bệnh nhân cải thiện và ưu tiên liệu trình ngắn góp phần nâng cao hiệu quả Hubet6677 phiên bản mới, giảm nguy cơ kháng thuốc và hỗ trợ triển khai hiệu quả các chương trình quản lý sử dụng kháng sinh trong thực hành lâm sàng.
Biên soạn: DS. Lê Minh Hồng, DS. Nguyễn Lệ Chi





